精神科薬物療法とアドヒアランス~やはりしっかり飲んだほうが良い?~
アドヒアランスと臨床アウトカムについて、以前の記事では主に慢性疾患領域に関してまとめました。
今回は精神科領域における薬物治療とアドヒアランスについて整理したいと思います。精神科薬物療法の臨床アウトカム評価というのは実に難しい(個人的にですけど)ように思います。何をもって効果とするのか、薬が効いたのか、それとも時間経過の中で、人の心の中に住まう何かが変化していったのか、それを判別することは非常に困難というのが僕の印象です。
本稿ではプライマリケアにおける精神疾患を前提としており、精神科医療に専門的に関わっておられる先生方からは「ちょっとちがうんじゃね?」と、つっこまれそうなんですけど、僕の考えを僕なりにまとめたいと思います。
[アドヒアランスの改善で何がどう変わるのか-精神科編-]
前回の記事の最後で『アドヒアランスの改善で、いったい誰の、何が変わるのか、よくよく考える必要があります』なんて偉そうなことを言ってしまったので、まずはこのテーマから考えていきましょう。
三環系抗うつ薬で治療を開始した250人の患者を対象に、アドヒアランス改善介入の実効性を検討したランダム化比較試験が報告されていました。[1] ちょっと古い研究ですけど、なかなか興味深いものがあります。
この研究は、アドヒアランス改善介入として、治療リーフレットを用いた介入、薬物治療に関するカウンセリングを行う介入、あるいはその両方の介入と、通常ケアの4群を比較したものです。
その結果12週後の治療継続(つまりアドヒアランス良好者)はカウンセリングを受けていない患者で39%、カウンセリングを受けた患者では63%と、約2.7倍多いと言うものでした。(オッズ比2.7[95%信頼区間1.6~4.8] NNT=4)
一方で治療リーフレットのみではアドヒアランスは改善しなかったと報告しています。まあ、それはそれでよいのですが、注目すべきはアドヒアランスが改善しても、うつ症状に明確な改善効果が認められなかったという結果です。サンプルが少ないせいかもしれないですけど、でもそうだとしても、アドヒアランス改善介入を積極的に行っても、劇的に患者の抑うつ状態が改善するわけではないかもしれない、そんなふうに捉えても良いと思います。そんな単純な世界じゃない、そう思います。
[アドヒアランスが悪いとどうなる?]
とは言え、アドヒアランスが悪いと、患者の臨床アウトカムも悪化するという報告は精神科領域においても多数報告されているようです。
2016年に報告された11研究のシステマティックレビューで[2]は、ノンアドヒアランスの患者では、明らかな再発再燃リスク、救急診療部受診、入院、治療応答の低下、寛解率の低下が示されていると報告されています。さらにこの研究ではノンアドヒアランス患者において、その後の医療コスト増大につながっていたと報告されています。
うつ病そのものが心血管リスク[3][4]と言われているようですが、虚血性心疾患の既往があり、抗うつ薬を服用していた患者63,437人を対象に、アドヒアランスと死亡リスクの関連を検討したコホート研究[5]が報告されています。年齢、性別、社会経済的状態、喫煙状態、Charlson併存疾患指数などで調整後、中等度及び良好のアドヒアランスでは、ノンアドヒアランスに比べて死亡リスクが低いという結果でした。
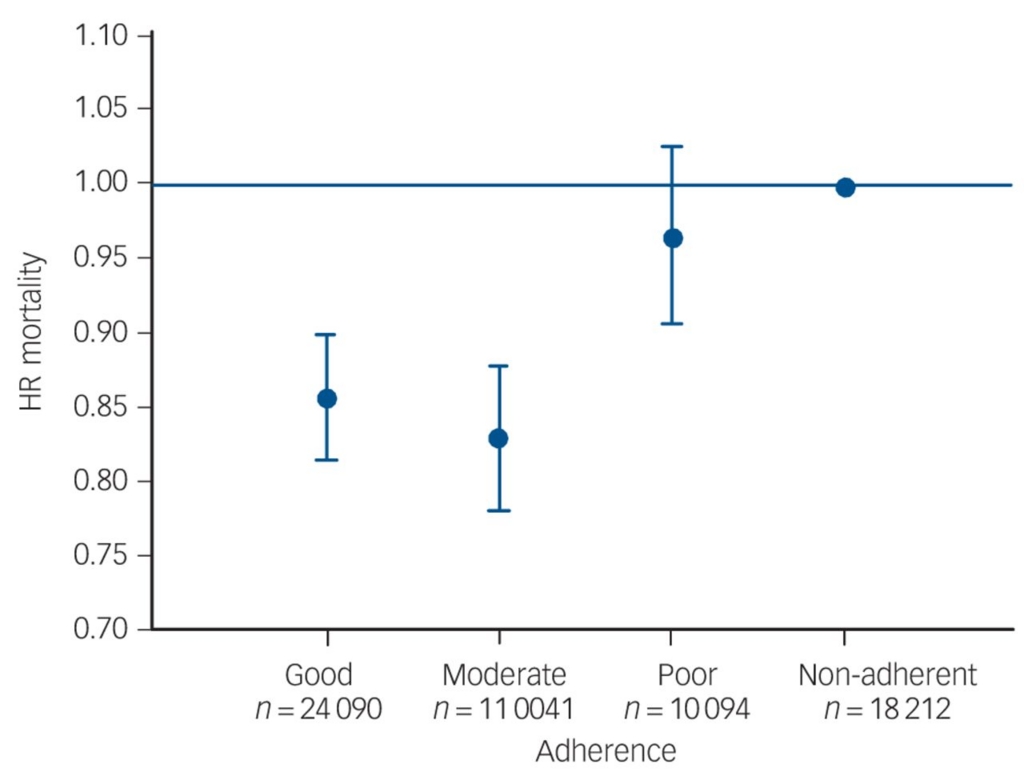
(図1)虚血性心疾患患者における抗うつ薬のアドヒアランスと死亡リスクの関連
(文献5 Br J Psychiatry. 2015 Apr;206(4):297-301. PMID: 25657353より引用)
この結果は、抗うつ薬だけでなく、併用しているであろう、他の心血管用薬のアドヒアランスも影響しているように思いますし、前回も指摘した"healthy adherer effect"の影響もあるのでしょう。
それはそうかもしれないですけど、少なくともアドヒアランスが不良であれば臨床アウトカムも悪化するであろう、ということは言えそうです。(とはいえ、BMJ. 2006 Jul 1;333(7557):15 PMID: 16790458を思いださないわけではないですけども……。潜在的不適切処方(PIMs)のアドヒアランスを向上させるとまずいことが……。)
実際のところ、アドヒアランスはどんな感じなんでしょうか。うつ病患者において、ガイドライン推奨治療を行った場合、そのアドヒアランス良好者は25%~50%に過ぎない、なんて報告[6]もあったりします。また、患者の約50%が治療早期に抗うつ療法を中止し、こうした低いアドヒアランスは精神疾患患者集団とプライマリケア患者集団でそれほど大きな相違はないと報告されています。[7](図2)(図3)
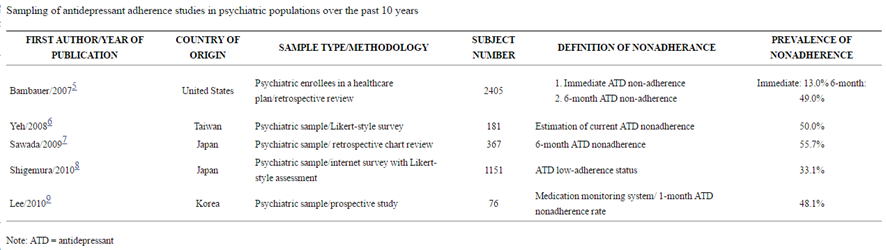
(文献7 Innov Clin Neurosci. 2012 May;9(5-6):41-6. PMID: 22808448より引用)
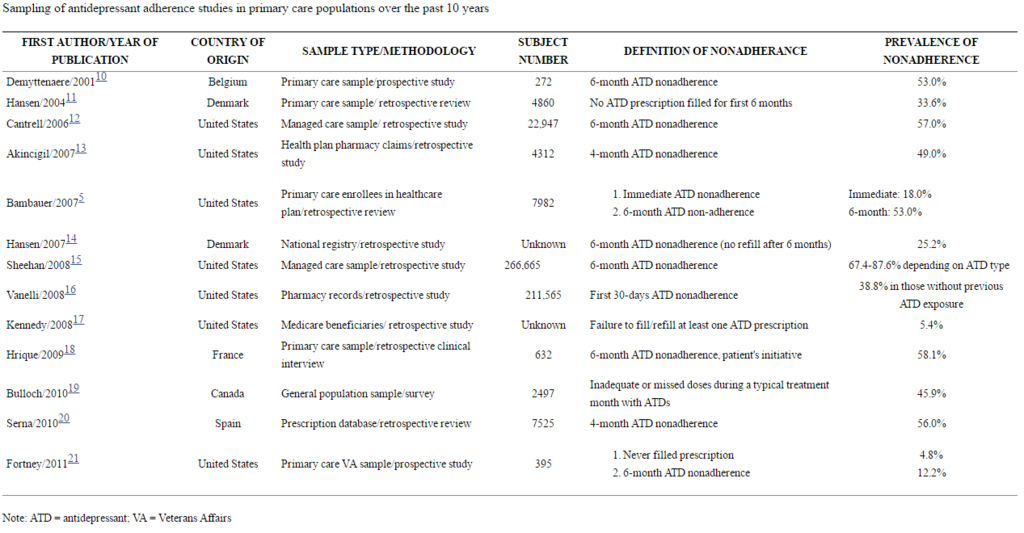
(文献7 Innov Clin Neurosci. 2012 May;9(5-6):41-6. PMID: 22808448より引用)
カナダの地域健康調査(解析対象36,984人)[8]では、抗うつ薬を含む向精神薬全般とアドヒアランスが調査されています。
この調査において、向精神薬を服用していたのは6,201人で、過去12か月以内の薬剤使用割合は抗精神病薬使用0.4%[95%信頼区間 0.3~0.4)、催眠鎮静薬10.2%[95%信頼区間9.8~10.7]、抗不安薬5.5%[95%信頼区間 5.2~5.8]、気分安定薬1.1%[95%信頼区間1.0~1.3]、抗うつ薬5.8%[95%信頼区間 5.5~6.2]でした。
このうちノンアドヒアランスは抗精神病薬34.6% [95%信頼区間 25.5~44.9] 、催眠鎮静薬34.7%[95%信頼区間32.2~37.4] 、抗不安薬38.1%[95%信頼区間35.0~41.4]、気分安定薬 44.9%[95%信頼区間38.1~51.9] 、抗うつ薬45.9%[95%信頼区間43.1~48.7]となっています。まあ、どれも大体同じくらいですが、やはり催眠鎮静薬は飲まないと寝れないわぁ、という感じでアドヒアランスは高いのかもしれませんねぇ。
この研究でノンアドヒアランスの原因として最多はなんと「単なるのみ忘れ」でした。その割合は薬剤ごとにやや異なり、催眠鎮静薬36.3%[95%信頼区間32.0~40.8] 、抗不安薬46.7%[95%信頼区間 41.3~52.2]、抗精神病薬 72.7% [95%信頼区間55.5~85.0]、気分安定薬 74.2%[95%信頼区間 64.0~82.3]、抗うつ薬74.5%[95%信頼区間 70.7~77.9]と、やはり催眠鎮静薬を飲み忘れる、ということは少ないのかもしれません。
原因なんてものはいろいろ考えられるわけで、そんなものは客観的に規定することは結構難しかったりするのですが、いくつか報告があるようです。
主なものとして……
■効果がない、副作用など、抗うつ薬に対する患者の否定的経験から生じた要因[9]
■抗うつ薬を長期間飲んでいると薬をやめられなくなるのでは、という恐怖や、抗うつ薬が人の性格を変えるのではないかという懸念[10]
■抗うつ薬なんてもので、人の問題を本当に解決することはできないっ!という患者の信念[11]
■飲み方複雑で大変[12]
などが挙げられます。
結局は自分で治すより他ない、どこかでそう思っている患者さんもいらっしゃるのではないでしょうか。難しいところです。医療には限界がある、それは確かなことですから。
ただ患者さんに関わる医療従事者として、こうしたノンアドヒアランスの原因をしっかり探ることは必要かもしれません。抗うつ薬の効果は案外曖昧です。[13]
もちろん薬が効く人もいますし、薬を飲みたい人もいます。でも治療に恐怖や不安を抱いている人もいる。症状に苦しみながらも治療を受けたくない人もいる。アドヒアランスを改善すれば良いと言う問題ではないことはもはや明らかです。一般論では語れない、患者さんからすれば一般論で語ってほしくもない。そういうことが精神科領域における薬物治療とアドヒアランスというテーマから、なんだか明確に浮き上がってきた気もしています。
そこには患者さん個人の事情があり、個人の考え方、価値観があります。エビデンスを踏まえていくと結局のところ何が正しい医療で、何が正しくない医療なのかよく分からなくなりますが、そういう正しい、正しくない、という存在論的な境界線が引けないことに気づくことが大切だったりします。それはつまり、一般論では語れないこと、一般論で語ることの愚かさを端的に示しているからです。
[参考文献]
[1] Peveler R.et.al. Effect of antidepressant drug counselling and information leaflets on adherence to drug treatment in primary care: randomised controlled trial. BMJ. 1999 Sep 4;319(7210):612-5. PMID: 10473477
[2] Ho SC.et.al. Clinical and economic impact of non-adherence to antidepressants in major depressive disorder: A systematic review. J Affect Disord. 2016 Mar 15;193:1-10. PMID: 26748881
[3] McGovern PG.et.al. Recent trends in acute coronary heart disease--mortality, morbidity, medical care, and risk factors. The Minnesota Heart Survey Investigators. N Engl J Med. 1996 Apr 4;334(14):884-90. PMID: 8596571
[4] Scherrer JF.et.al. Treatment-resistant and insufficiently treated depression and all-cause mortality following myocardial infarction. Br J Psychiatry. 2012 Feb;200(2):137-42. PMID: 22241930
[5] Krivoy A.et.al. Adherence to antidepressant therapy and mortality rates in ischaemic heart disease: cohort study. Br J Psychiatry. 2015 Apr;206(4):297-301. PMID: 25657353
[6] Trivedi MH.et.al. Consensus recommendations for improving adherence, self-management, and outcomes in patients with depression. CNS Spectr. 2007 Aug;12(8 Suppl 13):1-27. PMID: 17986951
[7] Sansone RA.et.al. Antidepressant adherence: are patients taking their medications? Innov Clin Neurosci. 2012 May;9(5-6):41-6. PMID: 22808448
[8] Bulloch AG.et.al. Non-adherence with psychotropic medications in the general population. Soc Psychiatry Psychiatr Epidemiol. 2010 Jan;45(1):47-56. PMID: 19347238
[9] Fortney JC.et.al. Reasons for antidepressant nonadherence among veterans treated in primary care clinics. J Clin Psychiatry. 2011 Jun;72(6):827-34. PMID: 21208579
[10] Chakraborty K.et.al. Attitudes and beliefs of patients of first episode depression towards antidepressants and their adherence to treatment. Soc Psychiatry Psychiatr Epidemiol. 2009 Jun;44(6):482-8. PMID: 19011717
[11] Hoencamp E,.et.al. Patients' attitudes toward antidepressants. Psychiatr Serv. 2002 Sep;53(9):1180-1. PMID: 12221324
[12] Masand PS.et.al. Tolerability and adherence issues in antidepressant therapy. Clin Ther. 2003 Aug;25(8):2289-304. PMID: 14512135
[13] Gaynes BN.et.al. What did STAR*D teach us? Results from a large-scale, practical, clinical trial for patients with depression. Psychiatr Serv. 2009 Nov;60(11):1439-45. PMID: 19880458